En France, l’insuffisance cardiaque concerne aujourd’hui environ 1,5 million de personnes, principalement après 60 ans et ce chiffre devrait augmenter avec le vieillissement de la population.
L’insuffisance cardiaque, c’est quoi exactement ?
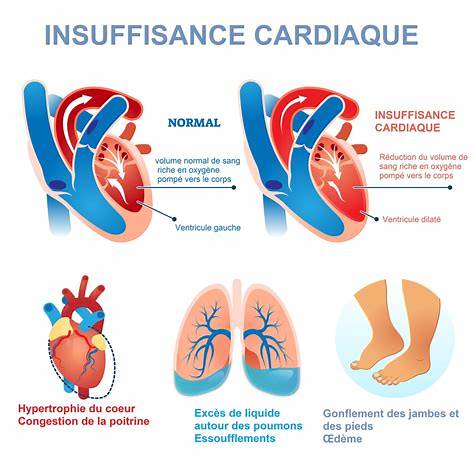
Contrairement à ce qu’on imagine parfois, le cœur “en insuffisance” ne s’arrête pas : il bat toujours, mais il pompe moins efficacement. Résultat : le sang circule moins bien, l’oxygène arrive moins facilement aux organes, et tout l’organisme fonctionne “au ralenti”.
Les causes les plus fréquentes sont :
- les séquelles d’un infarctus du myocarde ;
- l’hypertension artérielle mal contrôlée, qui fatigue le cœur sur la durée ;
- certaines maladies des valves cardiaques ;
- le diabète, l’obésité, le tabac, la sédentarité, qui abîment progressivement le système cardiovasculaire.
Les signes qui doivent alerter
Les symptômes ne sont pas toujours spectaculaires au début, ce qui explique que la maladie soit souvent diagnostiquée tardivement :
- essoufflement inhabituel (à l’effort puis parfois au repos) ;
- prise de poids rapide avec gonflement des jambes, chevilles ou ventre (rétention d’eau) ;
- fatigue intense, baisse de forme ;
- difficulté à respirer allongé, besoin de rajouter des oreillers ;
- palpitations, sensations de cœur qui bat vite ou irrégulièrement.
Face à ces signes, surtout chez une personne déjà cardiaque, hypertendue ou diabétique, consulter rapidement est essentiel.
Comment l’insuffisance cardiaque est-elle traitée ?
L’insuffisance cardiaque ne se “guérit” pas toujours, mais on peut très souvent la stabiliser et améliorer nettement la qualité de vie.
Le traitement repose généralement sur :
- Médicaments
- diurétiques pour évacuer l’excès d’eau ;
- médicaments qui soulagent le cœur et améliorent sa fonction (bêtabloquants, IEC/ARA2, inhibiteurs de SGLT2, etc.) ;
- anticoagulants si trouble du rythme (fibrillation atriale) pour réduire le risque d’AVC.
- Mesures de vie
- limiter le sel, surveiller le poids, éviter l’alcool et le tabac ;
- activité physique adaptée, souvent encadrée (réadaptation cardiaque) ;
- suivi très régulier avec le cardiologue et le médecin traitant.
- Dispositifs et interventions (selon les cas)
- pacemaker ou défibrillateur implantable ;
- resynchronisation cardiaque ;
- chirurgie des valves, voire greffe cardiaque dans les formes les plus sévères.
Quels sont les risques ? Pourquoi parle-t-on aussi d’AVC ?
L’insuffisance cardiaque est une maladie chronique mais sérieuse : elle est responsable de dizaines de milliers de décès chaque année en France, et de nombreuses hospitalisations.
Parmi les principales complications :
1. La décompensation aiguë
Le cœur se fatigue brutalement, n’arrive plus à faire circuler le sang :
- détresse respiratoire (sensation d’étouffement) ;
- œdème aigu du poumon (liquide dans les poumons) ;
- chute de tension, malaise, voire arrêt cardiaque.
C’est une urgence vitale : il faut appeler le 15 ou le 112.
2. Le risque d’AVC (accident vasculaire cérébral)
L’insuffisance cardiaque s’accompagne souvent de troubles du rythme, notamment la fibrillation atriale. Ce rythme irrégulier favorise la formation de caillots dans le cœur. Ces caillots peuvent ensuite partir dans la circulation et boucher une artère du cerveau : c’est l’AVC ischémique.
Conséquences possibles :
- paralysie d’un côté du corps ;
- troubles de la parole, de la vision ;
- séquelles lourdes, parfois irréversibles ;
- décès dans les formes graves.
D’où l’importance :
- d’un traitement anticoagulant quand il est prescrit ;
- et surtout d’une prise en charge ultra-rapide dès les premiers symptômes d’AVC (visage qui se déforme, difficulté à parler, faiblesse d’un bras ou d’une jambe).
Pourquoi chaque minute compte en cas d’urgence ?
En cas de décompensation cardiaque ou d’AVC, le temps, c’est du cerveau et du muscle cardiaque. Plus les secours sont prévenus tôt, plus les traitements peuvent limiter les dégâts : oxygène, médicaments, désobstruction d’une artère, prise en charge en unité spécialisée…
Mais sur le terrain, les équipes d’urgence manquent souvent d’informations essentielles :
- antécédents cardiaques précis ;
- traitements en cours (notamment anticoagulants) ;
- allergies ;
- pathologies associées (diabète, insuffisance rénale, etc.) ;
- personnes à prévenir.
Or ce sont exactement ces données qui orientent les gestes et les médicaments dans les premières minutes.
La carte HELP ME : un allié pour prévenir les secours et gagner de précieuses minutes (comprendre la carte médicale d’urgence)
La carte HELP ME a été pensée pour répondre à cette réalité de terrain : en situation d’urgence, personne n’a le temps de chercher un dossier médical, un vieux compte-rendu ou le nom exact d’un médicament compliqué.
Grâce à la technologie NFC, la carte permet aux secours, en approchant simplement un smartphone compatible (voir la démo) :
- d’accéder rapidement aux informations médicales clés (insuffisance cardiaque connue, type de trouble du rythme, traitements, anticoagulants, allergies, dispositifs implantés, etc.) ;
- de voir les contacts à prévenir (proches, médecin traitant, cardiologue) ;
- de consulter, si le patient l’a prévu, un message d’urgence (par exemple en cas de handicap, de troubles cognitifs ou de difficultés à communiquer).
Pour une personne insuffisante cardiaque, cette anticipation peut faire la différence :
- moins de perte de temps à reconstituer l’histoire médicale ;
- des décisions plus rapides et plus sûres sur les traitements ;
- une meilleure coordination entre secours, hôpital et entourage.
En résumé
- L’insuffisance cardiaque touche plus d’1,5 million de personnes en France et va continuer à progresser.
- C’est une maladie grave mais que l’on peut stabiliser avec un traitement adapté et un bon suivi.
- Elle expose à des complications majeures, dont l’AVC et la décompensation aiguë, qui nécessitent d’appeler le 15, le 18 ou le 112 sans attendre.
- Préparer l’urgence, en rassemblant à l’avance ses informations médicales sur une carte comme HELP ME, c’est donner aux secours une longueur d’avance… et se donner une chance de plus.
⚠️ Cet article est informatif et ne remplace en aucun cas l’avis d’un médecin. Sources : Assurance Maladie, Fondation Recherche Médicale, Institut Pasteur, Fédération de cardiologie. En cas de doute, de symptôme inhabituel ou de malaise, consultez rapidement votre médecin ou appelez le 15 / 18 / 112
